Fracture de fatigue, fracture de stress
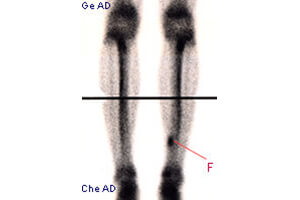
Les premiers signes radiologiques d’une fracture de fatigue n’apparaissent que deux à trois semaines après le début des douleurs, et quelquefois plus tardivement.
La fracture de fatigue ou fracture de stress est une lésion par surcharge des tissus osseux.
Il ne s’agit pas réellement d’une fracture, mais d’une maladie de l’adaptation de l’os à l’effort pouvant toucher tout pratiquant quel que soit son niveau. Il s’agit d’une lésion par hyper sollicitation ou sur entraînement.
Les facteurs favorisants la fracture de fatigue
- Les efforts sportifs excessifs qualitativement ou quantitativement exposent à l’apparition de microlésions pouvant provoquer des microfissures et l’apparition progressive d’une fracture de fatigue par désadaptation de l’organisme.
- Les contraintes dues à la réalisation d’un geste sportif en extension, torsion, rotation, augmentent la sollicitation du tissu osseux.
- Les conditions de pratique sur sol dur, longue distance, avec chaussures mal adaptées ou absence de semelles amortissantes provoquent une onde de choc modifiant nos propres adaptations proprioceptives.
- La vitesse d’entraînement ou de course provoque une diffusion des ondes de choc le long du corps, de façon exponentielle à la vitesse de course.
- Le surentraînement.
[adsense_inarticle]
Les facteurs de risque complémentaires
- Mauvaise alimentation et déficit calcique ou d’hydratation.
- Déficit de préparation physique généralisée.
- Facteurs hormonaux surtout chez la femme.
- Rôle du potentiel osseux densité minérale osseuse.
- Triade de la sportive (IMC bas, aménorrhées, troubles du comportement alimentaire).
Reprise du sport ou de l’activité physique post Covid
Une maladie chronique de type Covid-19, un arrêt sportif long (confinement), une baisse de forme, la prise de cortisone ou une perte de masse musculaire (post réanimation) peuvent fragiliser la densité osseuses et favoriser la survenu de fracture de fatigue d’autant qu’un stress post évènement a pu s’installer.
- Notre conseil : reprendre progressivement en réalisant des étirements et une activité physique sur terrain souple en favorisant les apports calciques et la supplémentation en vitamine D (selon le conseil de votre médecin).
Diagnostic d’une fracture de fatigue
Le sportif ou le patient consulte essentiellement pour une douleur atypique de survenue progressive qui ne disparaît pas malgré de nombreux soins. Le diagnostic repose à la fois sur la conjonction des données cliniques et sur l’alerte médicale qui consiste à y penser.
L’entretien médical
Il permet de rechercher un contexte prédisposant aux fractures de fatigue, tel qu’une augmentation récente de la charge d’entraînement, une reprise d’entraînement après une période d’arrêt pour diverses raisons dont blessure, maladie ou intervention chirurgicale.
L’entretien recherchera une possible carence nutritionnelle : restriction énergétique, carence en calcium, vitamine D, déshydratation…
Il faudra préciser également le contexte psychologique du sportif, en relation avec son mode de vie, ses facteurs de stress au quotidien. Une fracture de fatigue survient souvent dans un contexte d’anxiété, de contrariété, de trouble de l’humeur, ce n’est pas pour rien qu’on l’appelle aussi « fracture de stress » !
L’examen clinique recherchera la douleur, avec palpation soigneuse de la zone douloureuse, petite percussion qui réveille la douleur, tuméfaction osseuse péri-douloureuse, quelquefois modification cutanée qui pourrait faire évoquer une algodystrophie.
Le test du diapason
Ce test permet de sensibiliser l’examen clinique. Les vibrations du diapason sont transmises sur les pièces osseuses et peuvent réveiller la douleur, même à distance de la zone suspecte.
Le test aux ultra-sons
on peut également réveiller une douleur par un test aux ultrasons en continu. Ceci ne peut être fait que dans des cabinets d’électro-physiothérapie. Si le passage d’ultrason en continu en regard de la zone suspecte réveille la douleur, le test est en faveur d’une fracture de fatigue.
Les examens complémentaires : un rôle essentiel dans le diagnostic
En définitive, la localisation des fractures de fatigue est variée, et est en relation à la fois avec la pratique sportive, le geste technique, l’équipement, les conditions de pratique. Les sports les plus fréquemment mis en cause sont bien entendu le jogging (comme les fractures du pied), mais en retrouve en général les fractures de fatigue également chez tous les sportifs de haut niveau, quel que soit le sport pratiqué. Devant la réalité de l’expression douloureuse et finalement la pauvreté de l’examen clinique, on doit s’aider par des examens complémentaires :
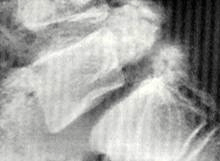
Radiographie
Les premiers signes radiologiques n’apparaissent que deux à trois semaines après le début des douleurs, et quelquefois plus tardivement. C’est à ce stade que l’on retrouve de façon très discrète un épaississement périosté localisé pouvant permettre d’établir un diagnostic. Il faut bien reconnaître que la plupart du temps, les signes radiographiques ne sont pas évidents. Si l’on retrouve une cale hypertrophique, bien entendu, le diagnostic sera évoqué sans autre examen complémentaire.
Échographie
Elle est un très bon examen de diagnostic d’une fracture de fatigue, si l’opérateur est expérimenté. L’échographie met en évidence un bombement ou soufflement de la corticale osseuse, parfois un halo œdémateux en regard. L’échographie permet également de réaliser un diagnostic différentiel, et de retrouver une zone mixte non visible à la radiographie.
Scintigraphie
La scintigraphie au technécium 99m est un bon moyen de mise en évidence de fracture de fatigue. L’hyperfixation aux trois temps de l’examen permet de donner un résultat positif mais celui-ci n’est pas spécifique à la fracture de fatigue. Il faudra donc mettre en relation la zone d’hyperfixation avec la zone douloureuse. Il s’agit d’un bon examen, qui ne permet toutefois pas de faire un suivi évolutif, ni de fixer avec précision un calendrier de survenue.
Tomodensitométrie
Elle ne semble pas avoir d’autre avantage que d’évoquer un diagnostic différentiel.
IRM
Cet examen est à favoriser car fiable à plus de 85% permettant d’évoquer un diagnostic de fracture de fatigue. La pertinence de cet examen permet de l’intégrer dans le dispositif avant la réalisation de la la scintigraphie osseuse.
A Lire également :
- Fractures de fatigue, des lésions difficiles à diagnostiquer
- Les examens d’imagerie médicale en médecine du sport et de l’effort
Lésion de stress de l’adulte
Le point de vue du clinicien et du radiologue, par les docteurs Louis Noisette et Vincent Balbi lors du 21ème Congrès de l’IRBMS (2016).
Exemple de cas cliniques
1° cas chez l’enfant sportif
Préambule : Il faut être très vigilant chez les jeunes gymnastes ou jeunes sportifs en général qui pratiquent ce sport dans le cadre d’une filière d’accès au haut niveau plus de cinq heures /semaine, et qui présentent des douleurs lombaires soit chroniques soit aiguës, survenant pendant ou après l’entraînement ou la compétition.
Il n’est pas rare de voir se développer des fractures de fatigue étant à l’origine de lyse isthmique bilatérale et de rétrolisthésis important.

Une lyse isthmique unilatérale peut être dépistée sur une fracture de fatigue, assez tôt, permettant une prise en charge adaptée et limitant par là même les complications habituelles, avec la survenue des trois stades connus des rétrolisthésis.
Histoire clinique : Douleur dans le dos après l’entraînement qui se prolonge aussi au repos qui n’améliore pas la symptomatologie.
Il faut consulter son médecin et faire réaliser un bilan par imagerie à la recherche d’une anomale au niveau des dernières vertèbres lombaires. La fracture de fatigue est alors découverte et peut être prise en charge précocement ;
2° cas chez l’adulte
Douleur au niveau des tibias chez un joggeur qui a modifié son entraînement ou qui reprend le footing après un arrêt pour maladie. Glace, repos et anti inflammatoire n’apportent aucune solution. Il faut que votre médecin fasse réaliser soit une IRM soit une scintigraphie osseuse pour trouver cette fracture de fatigue qui impose un repos sportif prolongé hors natation.
Traitement de la fracture de fatigue
Le pronostic de fracture de fatigue est toujours favorable, d’autant que le sportif consulte souvent après une période suffisamment significative pour que l’on soit près d’une consolidation.
La prise en charge chirurgicale est exceptionnelle et reste anecdotique.
Le traitement est donc celui habituel dans ce type de lésion : décharge éventuelle si possible, repos sportif, glaçage, attelle ou orthèses.
La kinésithérapie peut aider à une récupération, avec de physiothérapie, mais surtout le kinésithérapeute permettra une remise en réadaptation à l’effort progressive pour permettre une mise en confiance du sportif.
Aucun traitement par médicament n’a apporté aujourd’hui des preuves d’efficacité sur la réduction du temps de consolidation des fractures de fatigue. La durée de consolidation peut être considérée entre 4 et 8 semaines. On pourra s’aider d’une dernière radiographie ou imagerie si nécessaire pour confirmer la consolidation.
Le traitement des causes
Le traitement étiologique permet de modifier les conditions de pratique et d’éviter la désadaptation de l’organisme à l’effort.
Après examen podologique, ostéopathique, prescription de semelles orthopédiques ou antichocs :
- Préconisation de réalisations d’étirements spécifiques.
- Réadaptation alimentaire.
- Chez la sportive d’une D.M.O. de principe, rééquilibrage hormonal si besoin, lutte contre l’aménorrhée et mise en place d’une contraception orale ou d’un traitement hormonal substitutif (T.H.S.), s’il n’existe pas de contre-indication ou de facteur de risque particulier.
Diagnostic différentiel
Le principal diagnostic différentiel des fractures de fatigue des membres inférieurs consiste aux périostites. Elles sont souvent bilatérales. La scintigraphie peut aider à ce diagnostic différentiel. Les autres diagnostics différentiels se retrouvent habituellement dans toutes les pathologies micro traumatiques chez le sportif ou lors de l’évolution de pathologies osseuses non spécifiques à la pratique sportive.
Historique
Les premières descriptions des pathologies de fractures de fatigue remontent à la moitié du 19ème siècle, avec l’avènement de la radiographie. Les premières descriptions furent essentiellement situées au métatarsien. On reporte ces descriptions aux médecins militaires qui retrouvaient ces pathologies douloureuses après pratique de marches relativement longues par des soldats portant des sacs à dos assez lourds. Depuis les années 70, la description de la fracture de fatigue s’est généralisée non seulement chez les sportifs de haut niveau, par phénomène de surentraînement, mais également par le développement de sports de masse avec des fractures de fatigue survenant chez des sportifs dits « du dimanche ».
Conclusion
En l’absence de traitement, les fractures de fatigue peuvent évoluer pendant plusieurs mois et aboutir dans la plupart des cas à la consolidation, mais de temps à autre la survenue de complications sous forme de cale hypertrophique ou de douleurs chroniques est possible. Il faut donc toujours y penser lorsqu’un patient sportif présente des douleurs résiduelles, malgré une prise en charge adaptée pour un diagnostic de pathologie de micro traumatismes sportifs ou de syndrome de surentraînement.
Le diagnostic précoce est déjà un élément du traitement et permet une projection d’une reprise du sport en ayant réalisé un bilan étiologique et éliminé les facteurs de risques.
© IRBMS - Droits de reproduction
► Recevoir notre Newsletter